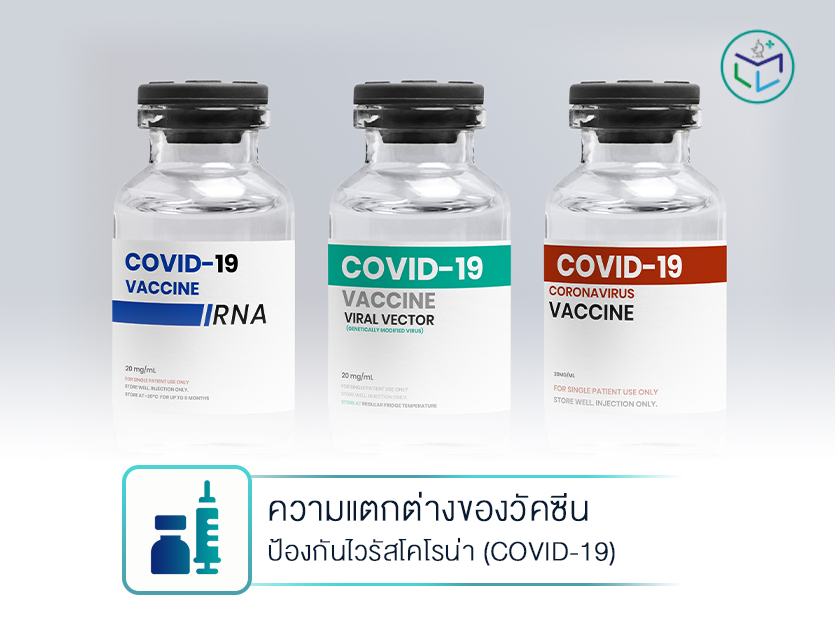
วัคซีนป้องกันโควิด-19 มีอะไรบ้าง? ทำความเข้าใจความแตกต่างของวัคซีนแต่ละประเภท
วัคซีนโควิด-19 นับเป็นหนทางหนึ่งที่จะช่วยรับมือและลดความรุนแรงของเชื้อไวรัสโคโรนาที่กำลังแพร่ระบาดอยู่เกือบทุกมุมโลก รวมถึงประเทศไทยเราเอง ซึ่งในปัจจุบัน ประเทศไทยเราก็ได้มีการนำเข้าวัคซีนมาหลายยี่ห้อ โดยที่วัคซีนแต่ละยี่ห้อก็ใช้เทคโนโลยีการผลิตที่แตกต่างกันไป ทั้งนี้ วัคซีนโควิด-19 ที่ใช้กันทั่วโลกสามารถแบ่งออกเป็น 4 ประเภท ได้แก่
-
วัคซีนที่ใช้ไวรัสเป็นพาหะ (Viral Vector Vaccines)
วัคซีนชนิดนี้เป็นการตัดแต่งสารพันธุกรรมของไวรัสโคโรนาที่ถูกทำให้อ่อนฤทธิ์หรือไม่สามารถแบ่งตัวได้อีกมาใช้เป็นพาหะ โดยที่พาหะนั้นจะไม่เป็นอันตรายต่อร่างกายของมนุษย์ จากนั้นจึงฉีดเข้าสู่ร่างกายเพื่อกระตุ้นให้ร่างกายสร้างแอนติบอดีหรือภูมิคุ้มกันต่อเชื้อไวรัสนี้ขึ้นมา อีกทั้งยังคอยตรวจจับเชื้อที่เข้าสู่ร่างกายและทำลายเซลล์ที่ติดเชื้อลง คล้ายกับกระบวนการติดเชื้อตามธรรมชาติ ซึ่งวัคซีนประเภทนี้สามารถผลิตได้อย่างรวดเร็วและผลิตได้จำนวนมาก อีกทั้งมีความคงทนต่อสภาพอากาศ ตัวอย่างวัคซีนที่ใช้ไวรัสเป็นพาหะ ได้แก่ Oxford–AstraZeneca, Johnson & Johnson และ Sputnik V
-
วัคซีนชนิดเชื้อตาย (Inactivated Vaccines)
วัคซีนชนิดเชื้อตายเป็นเทคโนโลยีในการพัฒนาวัคซีนที่เป็นที่นิยมมาแต่เดิม โดยเป็นการนำเชื้อไวรัสมาเพาะเลี้ยงบนเซลล์ที่ใช้ทำวัคซีน จากนั้นจึงทำให้เชื้อนั้นหยุดเติบโตหรือเรียกว่าทำให้ตาย แล้วจึงนำเชื้อที่ตายนั้นมาผลิตเป็นวัคซีนโควิด-19 เมื่อฉีดเข้าสู่ร่างกายจึงเป็นการกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัสชนิดนั้น ๆ ขึ้นมา ซึ่งเป็นวิธีเดียวกับที่ใช้พัฒนาวัคซีนโปลิโอและวัคซีนสำหรับพิษสุนัขบ้า วัคซีนชนิดนี้จึงค่อนข้างมีความปลอดภัย เพราะผลิตจากเชื้อตาย สามารถใช้กับผู้ที่มีภูมิคุ้มกันต่ำหรือบกพร่องได้ แต่ต้องผลิตในห้องชีวนิรภัยระดับสูง จึงมีต้นทุนสูง และสามารถผลิตได้น้อยกว่าประเภทอื่น ตัวอย่างวัคซีนชนิดเชื้อตาย ได้แก่ Sinovac และ Sinopharm
-
วัคซีนที่ทำจากโปรตีนส่วนหนึ่งของเชื้อ (Protein-based Vaccines)
การพัฒนาวัคซีนชนิดนี้จะใช้โปรตีนบางส่วนของเชื้อไวรัส ซึ่งสำหรับไวรัส SARS-CoV-2 จะใช้โปรตีนส่วนหนามมาผลิตเป็นวัคซีนโดยการใช้เทคโนโลยีในการเพาะเลี้ยงเชื้อไวรัส ร่วมกับกระบวนการผสมสารกระตุ้นภูมิ เมื่อฉีดเข้าสู่ร่างกายก็จะทำให้ร่างกายได้ทำความรู้จักกับเชื้อไวรัสและกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัสขึ้น โดยเป็นเทคนิคเดียวกับที่ใช้ผลิตวัคซีนไข้หวัดใหญ่ และวัคซีนตับอักเสบชนิดบี ตัวอย่างวัคซีนที่ทำจากโปรตีนส่วนหนึ่งของเชื้อ ได้แก่ วัคซีน Novavax
-
วัคซีนชนิดสารพันธุกรรม (mRNA Vaccines)
เป็นเทคนิคการผลิตวัคซีนรูปแบบใหม่ที่เคยใช้กับการพัฒนาวัคซีนป้องกันอีโบลา ซึ่งเป็นการใช้เทคโนโลยีในการเลียนแบบสารพันธุกรรมเฉพาะส่วนของเชื้อไวรัสหรือที่เรียกว่าโมเลกุลอาร์เอ็นเอ (mRNA หรือ messenger RNA) เมื่อฉีดวัคซีนประเภทนี้เข้าสู่ร่างกาย ร่างกายจะสร้างโปรตีนหรือชิ้นส่วนของโปรตีนที่มีคุณสมบัติในการตอบสนองทางภูมิคุ้มกันขึ้นมา และเกิดเป็นแอนติบอดี้ที่จะช่วยรับมือกับเชื้อไวรัสได้อย่างรวดเร็ว โดยในการผลิตวัคซีนประเภทนี้จำเป็นต้องอาศัยนาโนเทคโนโลยีและเก็บรักษาในอุณหภูมิต่ำมาก คือ -20 – 70 องศา เนื่องจากสารพันธุกรรม mRNA นี้ เป็นสารพันธุกรรมที่เปราะบางมาก ตัวอย่างวัคซีนชนิดสารพันธุกรรม ได้แก่ Pfizer และ Moderna
วัคซีนโควิด-19 รุ่นที่ 2 ความหวังใหม่ในการต้านเชื้อกลายพันธุ์
แม้วัคซีนป้องกันโควิด-19 รุ่นแรกจะมีประสิทธิภาพในการป้องกันความรุนแรงที่เกิดจากการติดเชื้อได้ค่อนข้างสูง แต่เมื่อเวลาผ่านไป เชื้อไวรัสโควิดกลับแพร่กระจายได้รวดเร็วและรุนแรงยิ่งขึ้น รวมถึงยังมีการกลายพันธุ์จนเกิดเป็นสายพันธุ์ใหม่ ๆ ขึ้น โดยเฉพาะสายพันธุ์เดลตา (Delta) ที่ตรวจพบครั้งแรกในอินเดีย และสายพันธุ์แลมบ์ดา (Lambda) ที่ตรวจพบครั้งแรกในเปรู ซึ่งองค์การอนามัยโลก (WHO) ได้จัดให้ทั้งสองสายพันธุ์นี้อยู่ในกลุ่มเชื้อกลายพันธุ์ที่น่าจับตามอง หลังพบการระบาดในหลายประเทศ และชัดเจนว่าแม้แต่วัคซีน mRNA ที่มีประสิทธิภาพสูงอย่าง Pfizer หรือ Moderna หรือแม้แต่วัคซีน AstraZeneca ก็อาจไม่เพียงพอที่จะยับยั้งสถานการณ์ดังกล่าวได้ หลายสถาบันทดลองทั่วโลกจึงกำลังเร่งหาแนวทางเพื่อให้ได้วัคซีนที่มีคุณภาพที่สุดในการป้องกันการติดเชื้อกลายพันธุ์นี้ ได้แก่ การพัฒนาวัคซีนโควิด-19 รุ่นที่ 2 (2nd Generation Vaccine) ขึ้นเพื่อรับมือกับการกลายพันธุ์ของไวรัสได้อย่างมีประสิทธิภาพมากที่สุด เนื่องจากการวิจัยพบว่าวัคซีนที่สามารถป้องกันการติดเชื้อสายพันธุ์เดลตาได้ มีเพียง Pfizer และ AstraZeneca ที่สามารถสร้างภูมิคุ้มกันป้องกันการติดเชื้อหลังรับวัคซีน 1 โดสได้เพียง 33% และเมื่อรับ Pfizer และ AstraZeneca ครบ 2 โดสจะป้องกันได้ 88% และ 60% ตามลำดับ ส่วนสายพันธุ์แลมบ์ดาที่มีความรุนแรงมากกว่าสายพันธุ์อื่น ๆ และน่าหวั่นเกรงว่าอาจเป็นอีกสายพันธุ์หนึ่งที่สามารถเกิดการระบาดได้รวดเร็วและรุนแรงเกินคาดนั้นสามารถลดทอนประสิทธิภาพของวัคซีน mRNA อย่าง Pfizer และ Moderna ลงได้มากถึง 2-3 เท่า จึงถือเป็นเรื่องที่น่ากังวลว่าเราจะหาทางรับมือกับเชื้อกลายพันธุ์เหล่านี้ได้อย่างไร อย่างไรก็ตาม ปัจจุบันก็มีทั้งบริษัทไฟเซอร์ โมเดอร์นา และแอสตร้าเซนเนก้า ที่กำลังเร่งพัฒนาวัคซีนโควิด-19 รุ่นที่ 2 ออกมาครอบคลุมไวรัสที่มีการกลายพันธุ์เพื่อสร้างภูมิคุ้มกันหมู่ ลดอัตราการป่วย และเสียชีวิตให้มากที่สุด ซึ่งการพัฒนาวัคซีนโควิด-19 รุ่นที่ 2 ก็นี้เป็นเรื่องที่เราจะต้องติดตามข้อมูลกันต่อไป
ตราบใดที่โรคโควิด-19 ยังเป็นภาวะที่คุกคามคนไทยและประชากรโลก การสวมใส่หน้ากากอนามัย การล้างมือบ่อย ๆ และการเว้นระยะห่างทางสังคมก็จะยังคงเป็นเกราะป้องกันอีกชิ้นหนึ่งที่จะช่วยสร้างภูมิคุ้มกันให้กับเรา และเป็นการแสดงความรับผิดชอบต่อตนเองและสังคมในการหยุดการแพร่เชื้อโควิด-19 นั่นเอง
อ่านรายละเอียดบริการตรวจ COVID-19 (RT-PCR)
Ref:
https://www.synphaet.co.th/ตอบข้อสงสัยเรื่อง-วัคซี/
https://www.petcharavejhospital.com/th/Article/article_detail/Lambda-strain-of-Covid
https://www.bbc.com/thai/international-57692589
https://techsauce.co/news/update-covid-19-virus-mutants
สนใจขอรับบริการตรวจสุขภาพกับทาง Medical line lab สามารถติดต่อสอบถามข้อมูลเพิ่มเติมได้จากช่องทางดังนี้
เบอร์โทรศัพท์: 02-374-9604
Line: https://page.line.me/259wtcig?openQrModal=true
Contact us: https://www.medicallinelab.co.th/ติดต่อสอบถาม/
Website: https://www.medicallinelab.co.th/
Facebook: https://www.facebook.com/MLLmedicallinelab
Email: info@medicallinelab.co.th